Chuyển dạ sinh non là gì?
Bác sĩ có thể giúp bạn thực hiện các biện pháp phòng ngừa để tránh sinh non. Em bé của bạn có thể phát triển trong bụng mẹ càng lâu thì khả năng mắc các vấn đề liên quan đến sinh non càng ít.
Sinh non có thể dẫn đến các vấn đề về phổi, tim, não và các hệ thống cơ thể khác của trẻ sơ sinh. Tuy nhiên, tin tốt là những tiến bộ trong nghiên cứu về chuyển dạ sinh non đã xác định được các loại thuốc hiệu quả có thể làm chậm quá trình sinh nở.
Nếu bạn có dấu hiệu chuyển dạ sớm, hãy gọi cho bác sĩ ngay lập tức.
Các triệu chứng của chuyển dạ sinh non bao gồm:
- co thắt thường xuyên hoặc liên tục (thắt chặt trong bụng của bạn)
- đau thắt lưng âm ỉ và liên tục
- áp lực trong xương chậu hoặc vùng bụng dưới của bạn
- chuột rút nhẹ ở bụng của bạn
- vỡ nước (tiết dịch âm đạo chảy nước thành giọt hoặc phun ra)
- sự thay đổi trong dịch tiết âm đạo
- lấm tấm hoặc chảy máu từ âm đạo của bạn
- bệnh tiêu chảy
Thuốc và liệu pháp điều trị chuyển dạ sinh non
Nếu bạn mang thai dưới 37 tuần khi gặp các triệu chứng chuyển dạ sinh non, bác sĩ có thể cố gắng ngăn chặn việc sinh nở bằng cách cung cấp một số loại thuốc nhất định.
Ngoài việc cho các loại thuốc giảm co thắt để ngăn ngừa các cơn co thắt, bác sĩ có thể kê toa thuốc steroid để cải thiện chức năng phổi của em bé.
Nếu nước ối bị vỡ, bạn cũng có thể được dùng thuốc kháng sinh để ngăn ngừa nhiễm trùng và giúp bạn mang thai lâu hơn.
Nếu bạn có nguy cơ sinh non cao, bác sĩ có thể đề nghị dùng hormone progesterone.
Đọc tiếp để tìm hiểu thêm về các liệu pháp chuyển dạ sinh non khác nhau này.
Lợi ích và rủi ro của corticosteroid đối với phổi của trẻ
Có người chuyển dạ từ rất sớm. Nếu bạn sinh trước 34 tuần, việc tiêm corticosteroid có thể cải thiện cơ hội sinh con tốt. Những điều này giúp phổi của em bé hoạt động.
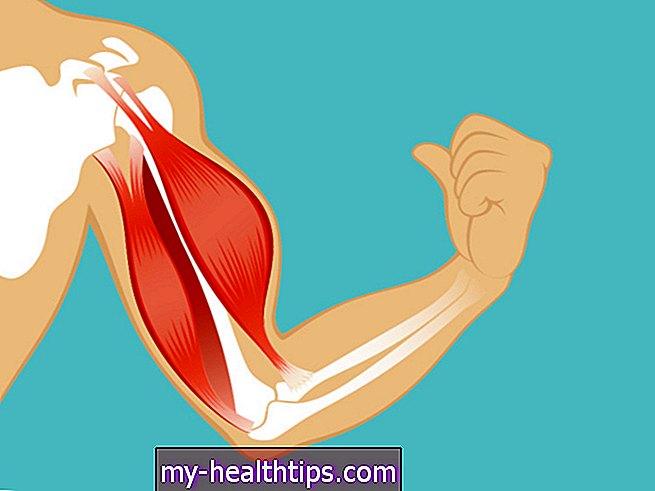
Steroid thường được tiêm vào một trong các cơ lớn (cánh tay, chân hoặc mông) của người mang thai. Các mũi tiêm được tiêm từ hai đến bốn lần trong khoảng thời gian 2 ngày, tùy thuộc vào loại steroid được sử dụng.
Thuốc steroid phổ biến nhất, betamethasone (Celestone), được dùng làm hai liều, mỗi liều 12 miligam (mg), cách nhau 12 hoặc 24 giờ. Thuốc có hiệu quả cao nhất từ 2 đến 7 ngày sau liều đầu tiên.
Corticosteroid không giống như steroid thể hình được sử dụng bởi các vận động viên.
Các nghiên cứu đã chỉ ra rằng corticosteroid là biện pháp can thiệp quan trọng và được sử dụng rộng rãi. Có rất ít hỗ trợ khoa học mà chúng gây ra rủi ro gia tăng.
Những lợi ích của steroid là gì?
Điều trị bằng steroid làm giảm nguy cơ mắc các vấn đề về phổi đối với những trẻ sinh sớm, đặc biệt đối với những trẻ sinh từ 29 đến 34 tuần thai kỳ.
Một nghiên cứu năm 2016 trên chuột cho thấy phương pháp điều trị bằng steroid có thể làm giảm nguy cơ loạn sản phế quản phổi, một tình trạng có thể dẫn đến bệnh phổi mãn tính ở trẻ sơ sinh. Một nghiên cứu năm 2020 cho thấy điều trị sớm là quan trọng để tối đa hóa lợi ích.
Steroid cũng có thể làm giảm các biến chứng khác ở trẻ sơ sinh. Một đánh giá năm 2017 về các nghiên cứu cho thấy rằng một số trẻ sơ sinh ít gặp vấn đề về đường ruột và chảy máu não hơn khi cha mẹ mang thai của chúng được sử dụng betamethasone trước khi sinh.
Nếu bạn nhập viện trong tình trạng sinh non hoặc bạn có vấn đề y tế mà bác sĩ lo lắng sẽ yêu cầu sinh sớm, bạn có thể sẽ được cung cấp một liệu trình steroid.
Giữ thai trong 2 ngày đầu tiên sau khi tiêm corticosteroid là cột mốc quan trọng đầu tiên đối với bạn và thai nhi (hoặc trẻ sơ sinh).
Những rủi ro khi dùng steroid là gì?
Dữ liệu cũ hơn đã không cho thấy bất kỳ rủi ro đáng kể nào liên quan đến một đợt điều trị steroid.
Một đánh giá năm 2017 về các nghiên cứu cho thấy có sự gia tăng nhỏ nguy cơ sứt môi khi sử dụng corticosteroid trong ba tháng đầu. Sử dụng steroid trong giai đoạn đầu của thai kỳ không phổ biến.
Một nghiên cứu năm 2019 đã chỉ ra mối liên hệ giữa việc sử dụng corticosteroid và trẻ sơ sinh nhẹ cân, nhưng nghiên cứu vẫn đang tiếp tục.
Một đánh giá dữ liệu năm 2019 cho thấy rằng việc sử dụng lặp lại corticosteroid trước khi sinh cho những người mang thai có nguy cơ sinh non liên tục có thể làm giảm khả năng em bé cần được hỗ trợ hô hấp khi sinh.
Tuy nhiên, các khóa học lặp lại cũng liên quan đến cân nặng, chiều dài và chu vi vòng đầu khi sinh thấp hơn.
Hiện tại, các khóa học lặp lại không được khuyến khích, trừ khi bạn đang tham gia vào một nghiên cứu.
Ai nên dùng steroid?
Trường Cao đẳng Sản phụ khoa Hoa Kỳ (ACOG) tái khẳng định các khuyến nghị của họ vào năm 2020 về thời điểm nên sử dụng steroid:
- Một liệu trình duy nhất được khuyến nghị khi cha mẹ mang thai có nguy cơ sinh non trong khoảng 24 đến 34 tuần của thai kỳ.
- Một liệu trình duy nhất được khuyến nghị từ 34 đến 37 tuần cho những người có nguy cơ sinh non trong vòng 7 ngày và những người chưa nhận được một liệu trình.
- Một đợt corticosteroid lặp lại duy nhất có thể được xem xét cho những người có nguy cơ sinh non trong vòng 7 ngày, những người đã dùng liệu trình trước đó hơn 14 ngày.
Ai không nên dùng steroid?
Steroid có thể làm cho bệnh tiểu đường (cả lâu dài và liên quan đến thai kỳ) khó kiểm soát hơn. Khi được sử dụng kết hợp với một loại thuốc beta-mimetic (terbutaline, biệt dược Brethine), chúng có thể gây ra nhiều vấn đề hơn.
Những người bị bệnh tiểu đường sẽ yêu cầu theo dõi lượng đường trong máu cẩn thận trong 3 đến 4 ngày sau khi nhận steroid.
Ngoài ra, những người bị nhiễm trùng đang hoạt động hoặc nghi ngờ nhiễm trùng trong tử cung (viêm màng đệm) không nên dùng steroid.
Lợi ích và rủi ro của hormone progesterone: 17-OHPC
Một số người mang thai có nhiều khả năng chuyển dạ sớm hơn những người khác. Những người có nguy cơ sinh non cao bao gồm những người:
- đã sinh một em bé thiếu tháng
- đang mang nhiều hơn một em bé (sinh đôi, sinh ba, v.v.)
- có thai ngay sau lần mang thai trước
- sử dụng thuốc lá hoặc rượu, hoặc lạm dụng ma túy
- thụ thai thông qua thụ tinh trong ống nghiệm
- đã có nhiều hơn một lần sẩy thai hoặc phá thai
- có các vấn đề sức khỏe khác (chẳng hạn như nhiễm trùng, bất thường giải phẫu trong tử cung hoặc cổ tử cung hoặc một số bệnh mãn tính)
- bị thiếu hụt dinh dưỡng
- trải qua một sự kiện rất căng thẳng hoặc chấn thương trong khi mang thai (thể chất hoặc cảm xúc)
Điều quan trọng cần lưu ý là nhiều người mang thai gặp phải các triệu chứng của chuyển dạ sinh non không có yếu tố nguy cơ nào đã biết.
Nếu bạn đã từng sinh non trước đây, bác sĩ sản khoa có thể khuyên bạn nên tiêm progesterone hoặc pessary (thuốc đặt âm đạo). Dạng hormone progesterone phổ biến nhất được sử dụng để ngăn ngừa sinh non là tiêm 17-OHPC, hoặc 17-alphahydroxyprogesterone caproate.
Tiêm 17-OHPC là một progesterone tổng hợp thường được tiêm trước tuần thứ 21 của thai kỳ. Nó nhằm mục đích kéo dài thời gian mang thai. Hormone hoạt động bằng cách giữ cho tử cung không co bóp. Thuốc tiêm thường được tiêm vào cơ hàng tuần.
Nếu progesterone được đưa vào cơ thể, nó sẽ được đưa vào âm đạo.
Cần phải có đơn thuốc để điều trị hormone này, và cả thuốc tiêm và thuốc đạn đều phải do bác sĩ chỉ định.
Những lợi ích của tiêm phòng progesterone là gì?
Một đánh giá năm 2013 về các nghiên cứu lâm sàng về 17-OHPC đã chứng minh khả năng kéo dài thời gian mang thai của nó. Những người có nguy cơ sinh con trước 37 tuần có thể mang thai lâu hơn nếu họ nhận được 17-OHPC trước khi hoàn thành 21 tuần của thai kỳ.
Một nghiên cứu năm 2003 đã chứng minh rằng nếu sinh non xảy ra, những đứa trẻ sống sót có ít biến chứng hơn nếu cha mẹ chúng được tiêm 17-OHPC trước khi sinh.
Những rủi ro khi tiêm progesterone là gì?
Như với bất kỳ mũi tiêm và tiêm hóc môn nào, các mũi tiêm 17-OHPC có thể gây ra một số tác dụng phụ. Phổ biến nhất bao gồm:
- đau hoặc sưng da tại chỗ tiêm
- phản ứng da tại chỗ tiêm
- buồn nôn
- nôn mửa
Một số gặp các tác dụng phụ khác như:
- tâm trạng lâng lâng
- đau đầu
- đau bụng hoặc đầy hơi
- bệnh tiêu chảy
- táo bón
- thay đổi trong ham muốn tình dục hoặc sự thoải mái
- chóng mặt
- dị ứng
- các triệu chứng giống như cúm
Những người tiếp nhận thuốc này có nhiều khả năng bị tiết dịch khó chịu hoặc bị kích ứng ở âm đạo.
Không có dấu hiệu nào cho thấy các mũi tiêm 17-OHPC có bất kỳ tác động tiêu cực nào đối với nguy cơ sẩy thai, thai chết lưu, sinh non hoặc dị tật bẩm sinh.
Chưa có đủ thông tin về những ảnh hưởng lâu dài đối với cha mẹ hoặc trẻ sơ sinh để khuyến nghị tiêm phòng cho những người có các yếu tố dễ dẫn đến sinh non.
Mặc dù các mũi tiêm 17-OHPC có thể làm giảm nguy cơ sinh non và một số biến chứng của nó, nhưng nó dường như không làm giảm nguy cơ tử vong ở trẻ sơ sinh.
Một nghiên cứu năm 2019 đã mâu thuẫn với các nghiên cứu trước đó và phát hiện ra rằng loại thuốc này không có hiệu quả trong việc ngăn ngừa sinh non. Sau khi kết quả được công bố, ACOG đã đưa ra một tuyên bố khuyến nghị nên tính đến toàn bộ bằng chứng và chủ yếu sử dụng 17-OHPC trong các tình huống rủi ro rất cao.
Ai nên tiêm phòng 17-OHPC?
Những người mang thai trước đó đã từng chuyển dạ sinh non thường được tiêm hormone này. ACOG khuyến cáo rằng chỉ những người có tiền sử chuyển dạ trước khi thai được 37 tuần mới được tiêm 17-OHPC.
Ai không nên tiêm phòng 17-OHPC?
Những người không sinh non trước đó không nên tiêm phòng 17-OHPC cho đến khi có thêm nghiên cứu xác nhận tính an toàn và hiệu quả của chúng đối với các yếu tố nguy cơ khác. Ngoài ra, những người bị dị ứng hoặc phản ứng nghiêm trọng với thuốc tiêm có thể ngừng sử dụng thuốc.
Ngoài ra, có một số tình huống mà việc mang thai lâu hơn có thể có hại. Tiền sản giật, viêm màng ối và các dị tật gây chết người (hoặc thai nhi sắp chết) có thể khiến thai kỳ kéo dài trở nên nguy hiểm.
Luôn tham khảo kỹ ý kiến của chuyên gia y tế trước khi quyết định tiêm 17-OHPC hoặc thuốc đạn.
Lợi ích và rủi ro của tocolytics
Thuốc tiêu sợi huyết được sử dụng để trì hoãn việc giao hàng từ 48 giờ trở lên. Thuốc giải độc tố bao gồm các loại thuốc sau:
- terbutaline (mặc dù nó không còn được coi là an toàn để tiêm)
- ritodrine (Yutopar)
- magiê sunfat
- thuốc chặn canxi
- indomethacin (Indocin)
Tocolytics là loại thuốc kê đơn chỉ nên dùng từ tuần 20 đến 37 của thai kỳ nếu có các triệu chứng chuyển dạ sinh non. Không nên kết hợp chúng trừ khi có sự giám sát chặt chẽ của bác sĩ.
Nói chung, thuốc giảm co chỉ làm chậm quá trình giao hàng. Chúng không ngăn ngừa các biến chứng sinh non, thai chết lưu hoặc các vấn đề của bà mẹ liên quan đến chuyển dạ sinh non. Họ thường được sử dụng cùng với corticosteroid trước khi sinh.
Lợi ích của tocolytics là gì?
Tất cả các thuốc tocolytics, nhưng đặc biệt là thuốc ức chế prostaglandin, có hiệu quả trong việc trì hoãn việc sinh nở từ 48 giờ đến 7 ngày. Điều này cho phép corticosteroid có thời gian để tăng tốc độ phát triển của em bé.
Bản thân chất gây nghiện không làm giảm nguy cơ tử vong hoặc bệnh tật cho trẻ sơ sinh. Thay vào đó, họ chỉ cho thêm thời gian để em bé phát triển hoặc để các loại thuốc khác phát huy tác dụng.
Thuốc giải độc cũng có thể làm chậm quá trình sinh nở đủ lâu để người mang thai phải được chuyển đến cơ sở có khoa chăm sóc đặc biệt dành cho trẻ sơ sinh nếu có khả năng sinh non hoặc có biến chứng.
Những rủi ro của tocolytics là gì?
Tocolytics có nhiều tác dụng phụ từ rất nhẹ đến rất nghiêm trọng.
Các tác dụng phụ thường gặp bao gồm:
- các vấn đề về nhịp tim (đặc biệt là nhịp tim nhanh)
- chóng mặt
- đau đầu
- hôn mê
- đỏ bừng mặt
- buồn nôn
- yếu đuối
Các tác dụng phụ nghiêm trọng hơn có thể bao gồm:
- thay đổi lượng đường trong máu
- khó thở
- thay đổi huyết áp
Vì một số loại thuốc giảm đau có những rủi ro khác nhau, nên loại thuốc cụ thể được chọn phải phụ thuộc vào sức khỏe và rủi ro cá nhân.
Có một số tranh cãi về việc liệu bản thân thuốc phân giải có thể gây ra các vấn đề khi sinh, chẳng hạn như vấn đề hô hấp cho em bé hoặc nhiễm trùng ở cha mẹ mang thai, khi thuốc được sử dụng sau khi màng ối vỡ.
Ai nên dùng tocolytics?
Những người mang thai có các triệu chứng của chuyển dạ sinh non, đặc biệt là trước khi thai được 32 tuần, nên được cân nhắc sử dụng thuốc giảm co.
Ai không nên dùng tocolytics?
Theo ACOG, mọi người không nên dùng thuốc giảm đau nếu họ đã trải qua bất kỳ trường hợp nào sau đây:
- tiền sản giật nặng
- nhau bong non
- nhiễm trùng tử cung
- bất thường gây chết người
- dấu hiệu thai nhi sắp chết hoặc sinh nở
Ngoài ra, mỗi loại thuốc tocolytic đều có những rủi ro đối với những người có cơ địa nhất định. Ví dụ: những người mắc bệnh tiểu đường hoặc các vấn đề về tuyến giáp không được dùng ritodrine và những người có vấn đề về gan hoặc thận nghiêm trọng không được dùng thuốc ức chế men tổng hợp prostaglandin.
Bác sĩ nên tìm hiểu kỹ về tất cả các vấn đề sức khỏe trước khi kê đơn một loại thuốc giảm đau cụ thể.
Lợi ích và rủi ro của thuốc kháng sinh
Thuốc kháng sinh được sử dụng thường xuyên cho những người mang thai sinh non khi túi nước bao quanh em bé bị vỡ. Điều này là do màng ối vỡ khiến người mang thai và con của họ có nguy cơ bị nhiễm trùng cao hơn.
Ngoài ra, thuốc kháng sinh thường được sử dụng để điều trị các bệnh nhiễm trùng như viêm màng đệm và liên cầu nhóm B (GBS) khi sinh non. Thuốc kháng sinh cần có đơn thuốc và có sẵn ở dạng thuốc viên hoặc dung dịch tiêm tĩnh mạch.
Lợi ích của thuốc kháng sinh là gì?
Nhiều nghiên cứu lớn đã chỉ ra rằng thuốc kháng sinh làm giảm rủi ro và kéo dài thời gian mang thai sau khi vỡ ối sớm.
Có thể thuốc kháng sinh có thể trì hoãn hoặc ngăn ngừa sinh non bằng cách điều trị các tình trạng (chẳng hạn như nhiễm trùng) có thể gây ra sinh non.
Mặt khác, vẫn chưa rõ liệu thuốc kháng sinh có thể làm chậm quá trình sinh nở đối với những người sinh non nhưng chưa vỡ ối hay không. Hiện tại, việc sử dụng kháng sinh để điều trị tất cả các trường hợp chuyển dạ sinh non vẫn còn nhiều tranh cãi.
Cũng có dữ liệu cho thấy thuốc kháng sinh hữu ích trong quá trình sinh non đối với những người mang vi khuẩn GBS. Khoảng 1 trong 4 người mang thai sẽ mang GBS, và trẻ sơ sinh bị nhiễm bệnh trong quá trình chuyển dạ và sinh nở có thể bị bệnh nặng.
Thuốc kháng sinh có thể điều trị GBS và giảm các biến chứng của nhiễm trùng tiếp theo ở trẻ sơ sinh, nhưng mang lại rủi ro cho cha mẹ.
Hầu hết các nhà cung cấp dịch vụ chăm sóc sức khỏe đều kiểm tra vi khuẩn GBS giữa tuần 36 và 38 của thai kỳ. Thử nghiệm bao gồm việc lấy mẫu tăm bông từ âm đạo dưới và trực tràng.
Vì có thể mất vài ngày để trả kết quả xét nghiệm, thông lệ chung là bắt đầu điều trị GBS trước khi xác nhận nhiễm trùng.
Ampicillin và penicillin là những loại kháng sinh được sử dụng phổ biến nhất để điều trị.
Những rủi ro của thuốc kháng sinh là gì?
Nguy cơ chính của thuốc kháng sinh khi sinh non là phản ứng dị ứng. Ngoài ra, một số trẻ sinh ra có thể bị nhiễm trùng đã kháng thuốc kháng sinh, khiến việc điều trị nhiễm trùng sau sinh ở những trẻ đó trở nên khó khăn hơn.
Ai nên dùng thuốc kháng sinh?
Theo ACOG, chỉ những người có dấu hiệu nhiễm trùng hoặc vỡ ối (vỡ ối sớm) mới được dùng kháng sinh khi chuyển dạ sinh non. Nó hiện không được khuyến khích sử dụng thường xuyên ở những người không gặp một trong hai vấn đề này.
Ai không nên dùng thuốc kháng sinh?
Những người không có dấu hiệu nhiễm trùng và màng ối còn nguyên vẹn có khả năng không được dùng kháng sinh khi chuyển dạ sinh non.
Ngoài ra, một số có thể có phản ứng dị ứng với một số loại kháng sinh cụ thể. Một người đã biết bị dị ứng với thuốc kháng sinh nên dùng thuốc kháng sinh thay thế hoặc không dùng thuốc kháng sinh, theo khuyến cáo của các chuyên gia y tế.